近日,渠县人民医院神经内科成功救治一名醒后进展性脑梗死患者,用及时干预为患者挽回健康——80岁的包大爷清晨起床后突发口齿不清、左侧肢体麻木无力,虽能勉强行走,但在送往医院挂号时病情急剧加重:反应迟钝、左侧手脚完全无法活动。
情况危急,急诊科立即启动卒中绿色通道,急诊头颅CT排除脑出血后,神经内科医生结合“醒后卒中”特点,迅速安排头颅CTP(脑组织灌注成像)与头CTA(脑动脉CT血管造影)检查。结果显示,患者核心梗死面积小但缺血半暗带大,且右侧大脑中动脉闭塞,溶栓再通概率较低。在患者家属同意后,医生立即实施血管内治疗,术后包大爷说话明显清晰,左侧肢体肌力显著好转;2天后复查头颅MRI,提示右侧海马区新鲜梗死灶;3天后便完全恢复,可自行下地行走。
这一案例背后,藏着一个威胁中老年人健康的“隐形杀手”——动脉粥样硬化。数据显示,中风已成为我国居民第一死因,其中脑梗死占比约70%,而动脉粥样硬化正是导致脑梗死的核心病因,占比高达70%-80%。可以说,动脉粥样硬化是孕育脑梗死的“土壤”,做好它的防治,就是守住中风防护的第一道关。
一、什么是动脉粥样硬化?
动脉粥样硬化并非突发疾病,而是一种慢性、进行性、炎症性的大中动脉病变,随年龄增长逐渐进展,就像血管壁上慢慢长出的“病理斑块”。
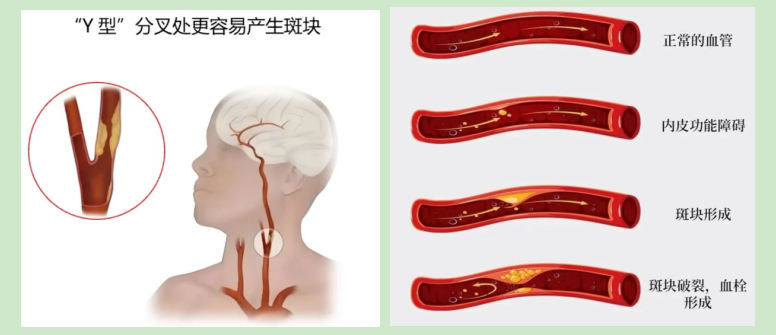
1. 斑块的“成长”过程
起始:血管内皮受损
高血压、高血糖、吸烟、高脂血症、长期熬夜等危险因素,会破坏血管内壁的“保护屏障”(内皮),导致其通透性增加、功能失调——这是动脉粥样硬化的起点。
进展:脂质沉积与炎症反应
血液中“坏胆固醇”(低密度脂蛋白胆固醇,LDL-C)会透过受损的内皮,钻进血管壁的内皮下层,还会被氧化修饰。这些氧化后的“坏胆固醇”会被免疫细胞(巨噬细胞)吞噬,形成“泡沫细胞”,堆积后就形成了动脉粥样硬化最早的标志——脂质条纹。
成形:斑块逐渐长大
随着脂质不断堆积,血管壁内的平滑肌细胞会迁移增殖,分泌物质形成“纤维帽”,像“盖子”一样盖住下方的脂质核心,最终形成“纤维粥样斑块”。后续斑块内部可能出现坏死、出血、钙化,让血管壁越来越硬、管腔越来越窄。
2. 斑块的两种“命运”:稳定与不稳定
稳定斑块:纤维帽厚实、脂质核心小、炎症细胞少,就像“结实的小疙瘩”。虽会慢慢让血管管腔狭窄(比如导致脑部供血不足,出现头晕),但不易破裂,风险相对可控。
不稳定斑块(易损斑块):纤维帽薄如“薄皮”,内部脂质核心大、炎症细胞多,像“薄皮大馅的饺子”——极其容易破裂。一旦破裂,斑块内的物质会释放到血液中,迅速诱发血栓形成,这是导致急性脑梗死、心肌梗死的关键诱因。
二、动脉粥样硬化如何引发脑梗死?
动脉粥样硬化并非直接导致脑梗死,而是通过三种核心机制“作祟”,最终堵塞脑部供血动脉:
1. 动脉-动脉栓塞:不稳定斑块破裂后,脱落的碎片(栓子)会随血液流动,一旦卡住脑部的细小动脉,就会直接堵塞血管,导致局部脑组织缺血坏死(即脑梗死)。
2. 载体动脉病变堵塞穿支动脉:供应脑部的“主干动脉”(载体动脉)上的斑块不断增大,会直接压迫或堵塞从主干分出的“细小分支动脉”,导致分支供血区域的脑组织缺血。
3. 低灌注/栓子清除率下降:动脉粥样硬化让脑部供血动脉管腔严重狭窄,整体脑部血流量减少(低灌注);同时血流速度变慢,无法及时“冲走”血液中可能存在的微小栓子,最终引发脑梗死。

三、动脉粥样硬化的治疗:从“控”到“治”
动脉粥样硬化的治疗核心是“稳定斑块、预防血栓、延缓进展”,分为药物治疗和手术干预两类,需在医生指导下进行:
1. 基础药物治疗(核心手段)
强化他汀治疗:常用药物如阿托伐他汀(常规剂量40mg/日,具体需遵医嘱),核心作用不仅是降低“坏胆固醇”,更能抑制血管炎症、稳定斑块,减少斑块破裂风险——这是动脉粥样硬化治疗的关键。
抗血小板治疗:常用药物如阿司匹林、氯吡格雷等,能抑制血小板聚集,避免血栓形成,是预防脑梗死的“基石”药物。
2. 血管内/手术干预(对症补救)
若动脉粥样硬化导致血管严重狭窄(如脑部动脉狭窄超过70%),或药物治疗后斑块仍不稳定、症状反复,医生会评估后采用血管内治疗(如支架置入,像案例中患者接受的方案)或外科手术(如颈动脉内膜切除术),直接改善血管狭窄、消除风险。
四、关键:全面管控危险因素,从源头预防
动脉粥样硬化的进展可防可控,核心是管住“诱发因素”,这也是最经济有效的方式:

1. 严格控“三高”:高血压、高血糖、高血脂是三大核心诱因,需定期监测,遵医嘱用药,将血压、血糖、血脂控制在目标范围内(如血压一般控制在130/80mmHg以下,低密度脂蛋白胆固醇<1.8mmol/L)。
2. 彻底戒烟限酒:吸烟会直接损伤血管内皮,酒精会加重血脂紊乱和血管炎症,两者均会加速斑块进展,戒烟是首要干预措施,饮酒需严格限量或不饮。
3. 坚持健康生活:饮食上减少高油、高盐、高糖食物,多吃蔬菜、水果、全谷物和优质蛋白;每周至少坚持150分钟中等强度运动(如快走、太极、游泳);避免长期熬夜和情绪紧张,保持规律作息。
4. 定期体检筛查:40岁以上人群、有高血压/糖尿病/高血脂病史者、吸烟人群、有中风家族史者,建议定期做颈动脉超声(筛查颈部动脉是否有斑块及狭窄)、血脂全套等检查,早发现、早干预。
动脉粥样硬化虽进展缓慢,却藏着急性中风的风险,但它并非“不治之症”。通过定期筛查、规范用药、健康生活方式,就能有效延缓甚至稳定斑块,降低脑梗死风险。尤其是中老年人和高危人群,更要重视这份“血管健康管理”,才能筑牢中风防护的防线。
(注:部分图片来源于网络,如有侵权,请及时与我们联系)
参考文献
中华医学会神经病学分会, 中华医学会神经病学分会脑血管病学组. 中国急性缺血性卒中诊治指南2023[J]. 中华神经科杂志, 2024, 57(6): 523-559. DOI: 10.3760/cma.j.cn113694-20240410-00221.
门雪娇,陈玮琪,许玉园,朱以诚,胡文立,程忻,柏峰,王丽华,毛玲,曲辉,吕佩源,刘军,孙中武,孙莉,李玉生,吴中亮,吴丹红,吴波,谷文萍,范玉华,周国钰. 穿支动脉粥样硬化病中国专家共识[J]. 中国卒中杂志, 2021, 16(05): 508-514.
R, Ross,Atherosclerosis--an inflammatory disease.[J] .N Engl J Med, 1999, 340: 115-26.



